Définitions
Le psoriasis est une maladie auto-immune inflammatoire de la peau, non contagieuse et d’origine inconnue.
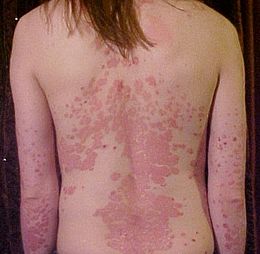
Dans sa forme bénigne et typique, le psoriasis se caractérise par des lésions rouges et squameuses du cuir chevelu, des genoux et des coudes, associée parfois à une atteinte des ongles. Dans sa forme bénigne, le psoriasis se limite au cuir chevelu, aux ongles, aux genoux, aux coudes, aux pieds, aux mains et, parfois, aux organes génitaux. Dans les cas graves, il s’étend et peut gagner la totalité du corps.
Les cellules de la peau se renouvellent trop vite (4 à 8 jours en cas de psoriasis contre 28 jours normalement), provoquant une accumulation de cellules mortes, un épaississement de la peau en plaques sèches, écailleuses et squameuses, plutôt blanchâtres tachées de rouge, avec parfois des crevasses, des démangeaisons et une inflammation permanente.
Dans les cas graves, l’atteinte cutanée peut être généralisée (érythrodermie) et il peut exister des atteintes des articulations.
Cette dermatose évolue de façon chronique avec des poussées entrecoupées le plus souvent de périodes de rémissions de durée variable au cours desquelles les lésions sont minimes.
Il y a différentes sortes de psoriasis.
– Psoriasis vulgaire : forme la plus courante, avec des plaques comme défini plus haut
– Psoriasis en gouttes : plaques plus petites, disséminées sur le corps. Souvent avant 20 ans, survenu après une affection ORL disparaissant progressivement ou évoluant vers une forme plus classique.
– Psoriasis du cuir chevelu : comme le psoriasis vulgaire, mais centralisé sur le cuir chevelu, les plaques épaisses entraînent démangeaison, desquamation sous forme de grosses pellicules, voire saignements.
– Psoriasis nummulaire : plaques de la taille d’une pièce de monnaie.
– Psoriasis inversé (psoriasis des plis) : plaques peu squameuses situées dans les plis de la peau.
Epidémiologie
Le psoriasis apparaît sur deux grandes périodes de la vie :
- entre 10 et 20 ans (10% des psoriasiques sont des enfants)
- entre 50 et 60 ans (surtout)
L’âge moyen du début du psoriasis se situe à 28 ans.
Il touche environ 2% (1 à 3 %) de la population mondiale, surtout la population blanche en Europe et Amérique du nord (2,5 %), autant les femmes que les hommes.
Le type le plus fréquent (dans 80% à 90% des cas) est le psoriasis en plaques ou vulgaire, suivi du psoriasis en gouttes (10% des cas). 80% à 85% des personnes atteintes de psoriasis aux Etats-Unis souffrent d’un psoriasis léger à modéré et 15% à 20% souffrent de psoriasis sévère.
Entre 50% et 80% des patients souffrant de psoriasis ont aussi une atteinte du cuir chevelu.
Facteurs de risque et déclencheurs
Il existe une combinaison de facteurs génétiques, physiques et psychiques.
Le psoriasis a besoin d’un terrain héréditaire et d’un facteur déclenchant.
Si l’un des parent est atteint, le risque pour l’enfant est de 5 à 10%. Dans environ un tiers des cas, un parent a souffert ou souffre de cette dermatose.
Les principaux facteurs déclenchant de la maladie sont le stress, une angine, un coup de soleil, le froid ou encore des troubles psychiques. Le stress peut aussi réduire l’efficacité des traitements contre le psoriasis, avec l’installation d’un cercle vicieux.
Des facteurs déclenchant ou aggravant peuvent engendrer des poussées, souvent il s’agit de plusieurs facteurs qui ensemble vont déclencher un psoriasis ou une crise :
– Le stress, il favorise en particulier les poussées de psoriasis. Le stress en plus d’être un facteur déclenchant peut aussi réduire l’efficacité des traitements pour soigner le psoriasis. Un risque de cercle vicieux peut exister si le stress n’est pas correctement pris en charge.
– Des maladies infectieuses comme l’angine à streptocoque par ex., surtout chez l’enfant
– Un climat froid (l’hiver dans l’hémisphère nord en Europe, Canada ou aux USA par exemple)
– Un coup de soleil
– La prise de certains médicaments (p. ex. chloroquine, lithium, antipaludiques, bêta-bloquants, interféron, anti-inflammatoires, cortisone, vaccins, …)
– Un choc émotionnel dans la vie : décès, licenciement…
– Des problèmes psychiques
– Un excès de poids, l’obésité
– Des blessures, un traumatisme physique
– Des changements ou dérèglements hormonaux (puberté, grossesse, ménopause, …)
– Divers problèmes métaboliques, comme le diabète, l’hypertension ou la maladie de Crohn.
– La consommation excessive d’alcool (surtout pour les hommes) et/ou de tabac (serait responsable du quart des cas de psoriasis)
Complications
- Une complication du psoriasis est l’apparition du rhumatisme psoriasique ou psoriasis articulaire qui concerne de 5 à 20% (selon les pays) des personnes atteintes.
- Des complications d’ordre psychologique comme une dépression (environ 25% des personnes atteintes de psoriasis) ou de l’anxiété sont aussi fréquentes.
- Les porteurs de psoriasis auraient un risque accru de faire un infarctus du myocarde et les formes sévères ont une mortalité cardio-vasculaire plus importante.
- Il existe également un risque accru de survenue d’une insuffisance rénale.
- On observe aussi un risque plus élevé de syndrome métabolique (diabète, hypertension,…) ainsi qu’une plus grande prévalence au tabagisme et à l’hypertension.
Biologie
- Affection auto-immune : agression de cellules de la peau par notre propre système immunitaire (lymphocytes T)
- L’absence des gènes LCE3B et LCE3C était fortement corrélée avec la présence de
psoriasis. Ces gènes contribuent à la protection de la peau. En leur absence, la peau finit par subir une série de dommages et d’inflammations qui déclenche le psoriasis.
- Chez les patients souffrant de psoriasis, la protéine SRF est presque totalement absente. Lorsqu’elle fait défaut, les cellules de la peau perdent le contact avec leurs voisines, la peau se fend et des pellicules apparaissent.
- L’interleukine-17 est une cytokine impliquée dans le psoriasis.
- La phosphodiestérase 4 est une enzyme impliquée dans la production de substances inflammatoires dans le psoriasis.
- Un certain nombre de gènes ont été identifiés comme marqueurs potentiels de risque, dont le PSORS. Le plus important semble être le PSORS1 situé sur le chromosome 6 et qui serait responsable de près du tiers des psoriasis familiaux. Seize gènes (en 2012) ont des mutations pouvant favoriser cette maladie.
Médecine allopathique
Aucun traitement permettant la guérison n’est connu. Le traitement proposé permet uniquement de contrôler l’évolution de la maladie, en permettant la régression transitoire plus ou moins complète des lésions. Le traitement du psoriasis dépend de la gravité de la maladie, en cas de psoriasis léger on utilisera surtout des crèmes ou pommades comme des corticoïdes, des dérivés de la vitamine D3 ou encore des kératolytiques.
En cas de psoriasis sévère (grave) ou modéré le médecin pourra continuer à utiliser des crèmes comme en cas de psoriasis léger mais prescrira souvent des séances de PUVAthérapie et/ ou de photothérapie, des immunosuppresseurs (ex. méthotrexate) ou des biologiques (médicaments complexes qui agissent au niveau biologique sur les réactions immunes).
Photothérapie
- PUVA-thérapie : c’est l’exposition aux ultra-violets A, qui se pratique souvent avec prise préalable per os (par voie orale) de psoralènes car l’exposition aux seuls ultraviolets A a peu d’efficacité ; l’administration de psoralènes en comprimés, peu avant l’exposition aux UVA, permet une sensibilisation de la peau à ces derniers. En général, trois séances par semaine sont pratiquées, d’environ 5-15 minutes. La puvathérapie est moins utilisée depuis l’emploi croissant des UVB, plus maniables.
- l’UVB thérapie : elle est une bonne alternative à la PUVAthérapie en raison d’une « absence de nécessité de prise de psoralène, un faible taux d’effets secondaires immédiats, un moindre risque de photosensibilisation médicamenteuse, l’absence de nécessité de photoprotection cutanée et oculaire après les séances. » Elle se pratique avec des tubes fournissant une longueur d’onde précise (311-313 nm) ; on parle de « photothérapie UVB à spectre étroit ». En général trois séances par semaine sont nécessaires, à raison de quelques minutes par séance. L’effet secondaire à court terme le plus courant concernant cette forme de photothérapie est l’apparition de rougeurs sur la peau ; plus rares sont les démangeaisons, l’apparition d’ampoules, … Dans tous les cas, la thérapie par ultra-violets (A ou B) doit être effectuée sous contrôle médical. Elle aboutit à un seuil de tolérance variable d’un individu à l’autre qu’il est nécessaire de ne pas dépasser.
- Il a été montré récemment l’efficacité de la lumière LED bleue à une longueur d’onde de 453nm. Cette lumière bleue sans UV qui n’est pas toxique pour la peau est maintenant disponible sous la forme d’un dispositif médical portable. La durée du traitement est déterminée par un minuteur. Ce traitement de photothérapie ne contient aucune substance chimique ou ingrédient actif. La lumière bleue réduit l’accélération de la production des cellules kératinocytes et ont en plus des propriétés anti-inflammatoires. La lumière bleue fait partie du spectre visible de la lumière et est donc sans UV. Cette thérapie ne contient par ailleurs aucune substance chimique ou ingrédient actif. Aucun n’effet secondaire n’a été observé pour le moment.
Relations nerveuses et organiques
- Rachis : la première côte gauche et la 1ère vertèbre dorsale, la 9è vertèbre dorsale, le sacrum.
- Intestins : associée à un trouble de l’assimilation digestive et un déséquilibre de la flore intestinale, parfois associé à la sensibilité du colon ou à la maladie de Crohn.
- Pancréas : associé au déplacement de la 9è vertèbre dorsale (commande du pancréas).
Traitements naturels du psoriasis
Le traitement préventif sur le long terme commence en naturopathie par :
- un réglage alimentaire (réduction aliments riches en toxines et de l’alcool, apport de compléments alimentaires),
- des conseils d’hygiène de vie : exercice physique, ensoleillement, bains de mer, d’algues ou thermaux, arrêt du tabac, drainage de l’intestin et du pancréas, gestion du stress, etc.
Les médecines naturelles de terrain les plus efficaces sont : l‘ostéopathie méthode Gesret, l‘Acupuncture, l’Homéopathie, la Phytothérapie, la Gemmothérapie, l’Oligothérapie.
De nombreuses techniques de santé et de bien-être sont très utiles :
- Méthodes de stimulation de la lymphe : drainage lymphatique, brossage à sec du corps, …
- Méthodes psychocorporelles : Gym douces, MLC, Tai Chi, Qi Gong, Yoga, …
- Méthodes de gestion du stress et des émotions : relaxation, suggestion, sophrologie, EFT, …
Psychologie
Le terrain biologique est généralement associé à un type de caractère et une sensibilité particulière aux séparations. Il sera souvent nécessaire pour obtenir une guérison en profondeur de faire appel à un psychothérapeute afin d’éviter les rechutes ou encore un traitement « à vie », même naturel …
En général, les personnes atteintes de psoriasis refoulent leurs sentiments et émotions et se refusent d’en recevoir. D’un côté, cette cuirasse repousse l’amour qu’elles rejettent, de l’autre leur grande sensibilité réclame l’affection qui leur manque. Pour obtenir cette affection, elles se demandent d’être parfaite et en font beaucoup.
Cette maladie apparaît toujours en présence de la situation conflictuelle d’un double séparation, lorsqu’il y a en présence deux objets de séparation : par rapport au premier objet de séparation, s’exprime une situation conflictuelle active (de séparation), mais alors que la seconde situation de séparation se résout. Il y a bien sûr toutes sortes de variantes mais l’invariant reste la présence de deux situations conflictuelles liées à des séparations dont l’une est plus ancienne que l’autre et dont l’une se résout : c’est à ce moment qu’apparaissent les plaques typiques du psoriasis, dès que l’un des deux est résolu, « rappelant » alors que l’autre est toujours actif. Cela se passe aussi au moment où une séparation se résout mais qu’immédiatement une autre situation conflictuelle de séparation se crée et souvent comme réactivation d’une ancienne séparation occultée (ventre maternel, enfance …). Le psoriasis se manifeste donc dans la phase de guérison d’une des deux situations conflictuelles.
Quelques traits fréquents :
- Conflit d’agression ou de contact obligé, double conflit de séparation.
- Refuser le contact avec soi-même ou avec les autres.
- Vouloir changer de peau : pour ne pas être reconnu ou pour ne pas être soi
- Se sentir séparé de soi-même ou de quelqu’un.
- Séparation de soi : « Pour rester en contact avec (mon père…), je dois me séparer de moi sinon je suis en danger, je suis son objet. »
- Ne pas exprimer ses émotions, par peur du jugement des autres, par peur d’être rejeté (par sa famille par exemple).
- Vouloir cacher sa grande sensibilité aux autres car le milieu dans lequel on évolue ne permet pas d’exprimer cette sensibilité.
- Ne pas se sentir digne d’être aimé, se sentir incompris.
- Contact obligé, on se fabrique donc une carapace de peau : « le contact m’est insupportable, je me fabrique une carapace pour me protéger des agressions. »
- Manque de protection paternelle
Localisation :
- Aux articulations : en lien avec une difficulté à accepter une situation où l’on se sent
incompris, pas aimé. - Sur le cuir chevelu, les sourcils : sentiment de rejet et d’abandon, souvent en lien au père.
Un accompagnement psychothérapeutique permettra notamment d’aller résoudre la situation conflictuelle de séparation toujours latente mais de ne pas se limiter à celle qui l’a déclenchée : l’aider autant que possible pour solutionner le conflit central de séparation et qui, comme déjà observé, est souvent logé dans le ventre maternel ou dans la petite enfance…
Références
Drs Dominique-Jean Sayous, A. Lockie, T. Joly, JP Willem
https://fr.wikipedia.org/wiki/Psoriasis
http://www.sciencesetavenir.fr/
http://www.espaceantistress.com/